Índice del contenido
¿Cómo implementar un sistema automatizado de control de dietas médicas en comedores corporativos?
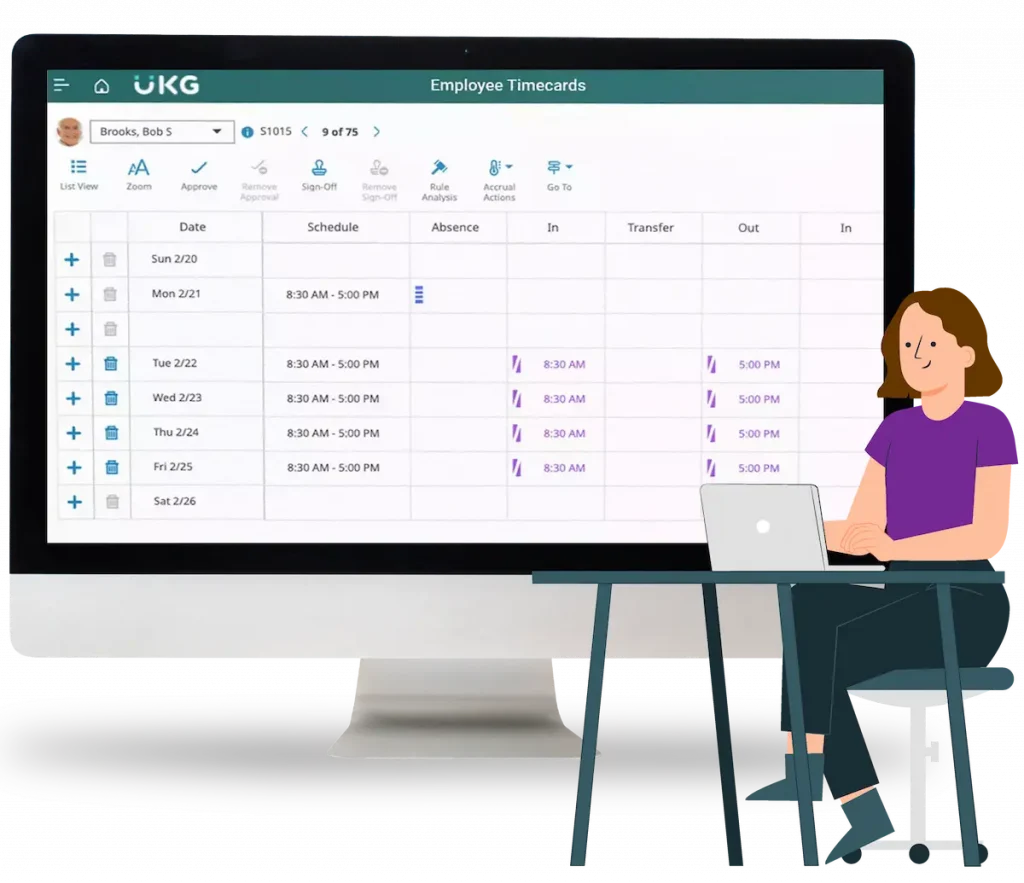
La implementación de un sistema automatizado de control de dietas médicas en comedores corporativos es una decisión estratégica que va mucho más allá de la optimización operativa. En realidad, es una muestra del compromiso de una organización con la salud, la inclusión y el bienestar de sus colaboradores. Para una empresa que busca posicionarse como líder en cultura organizacional y bienestar integral, automatizar este proceso no es solo una innovación tecnológica, sino una responsabilidad ética. El primer paso crítico en esta implementación es entender la complejidad de los perfiles alimenticios de los empleados. No se trata solo de saber quién es alérgico al gluten o quién debe evitar los lácteos. En muchas organizaciones, los comensales pueden tener múltiples condiciones crónicas: diabetes, hipertensión, insuficiencia renal, intolerancia a ciertos aditivos o enfermedades gastrointestinales. La automatización no puede limitarse a un “menú sin” – debe ser capaz de analizar y cruzar variables clínicas, culturales y nutricionales para generar soluciones personalizadas y seguras. La piedra angular del sistema automatizado debe ser una base de datos integrada de perfiles alimentarios personalizados. Esta base de datos se construye a partir de información proporcionada por el área de recursos humanos, certificados médicos, valoraciones nutricionales y encuestas de preferencias. Idealmente, esta data debe estar conectada con el expediente clínico digital del colaborador. Por eso, un punto neurálgico del éxito es la interoperabilidad con sistemas de salud ocupacional y plataformas de RRHH. Luego, se debe incorporar un motor de reglas nutricionales, basado en algoritmos validados por profesionales de la salud, que pueda interpretar las restricciones médicas y transformarlas en directrices automáticas de exclusión, sustitución o adaptación de recetas. Por ejemplo, si un colaborador presenta enfermedad renal crónica, el sistema debe identificar automáticamente alimentos contraindicados como el tomate, el plátano o ciertos pescados, y ajustar el menú de forma personalizada, sin intervención manual. Aquí es donde entra el verdadero poder de la automatización: la conexión de esta lógica con el software de planificación de menús, el sistema de pedidos en cocina, y las plataformas de trazabilidad de insumos. Cada día, el sistema genera menús automáticos individualizados, asigna porciones, etiqueta los platos y alerta al personal de cocina sobre instrucciones críticas. Todo esto sin intervención manual, reduciendo errores humanos y acelerando los tiempos de producción. Una funcionalidad crítica es la identificación del comensal mediante códigos QR o tarjetas inteligentes. Cuando el empleado se acerca al comedor, puede escanear su identificación, y el sistema reconoce su perfil alimentario y muestra las opciones disponibles. Si el menú no cumple con su restricción médica, el sistema debe bloquear el acceso al plato incorrecto o sugerir una alternativa validada. Este nivel de automatización asegura que la promesa de salud alimentaria se cumple en tiempo real. A nivel organizacional, es vital que el sistema cuente con paneles de control (dashboards) gerenciales. Estos dashboards deben mostrar indicadores como: número de dietas especiales activas, porcentaje de cumplimiento, errores detectados, desviaciones de trazabilidad, satisfacción del comensal con su dieta, y ahorro operativo frente a sistemas manuales. Esta información es oro para el área de RRHH, Salud Ocupacional y la Alta Dirección, porque permite tomar decisiones informadas y validar el retorno de inversión de la estrategia de personalización nutricional. Pero más allá de la lógica funcional, la implementación exitosa requiere gestión del cambio. Un error común de muchas organizaciones es introducir la tecnología sin acompañamiento cultural. Los equipos de cocina deben ser capacitados no solo en el uso del software, sino en la conciencia de impacto de la alimentación en la salud del colaborador. Recursos Humanos debe liderar campañas de comunicación donde se explique a los empleados cómo funciona el sistema, qué beneficios tiene y cómo pueden participar activamente en su cuidado alimentario. Otro aspecto clave es la protección de datos personales y médicos, bajo los marcos regulatorios como la GDPR o la Ley de Protección de Datos de cada país. El sistema debe garantizar el manejo ético y seguro de la información clínica, permitiendo únicamente el acceso al personal autorizado y aplicando medidas como el cifrado y la anonimización cuando sea necesario. En cuanto a la arquitectura tecnológica, lo más recomendable es una solución modular en la nube, que permita integraciones con ERP, sistemas de control de acceso, plataformas de nutrición y apps móviles. La nube ofrece escalabilidad, actualizaciones continuas, y menores costos de infraestructura. Si se opta por desarrollos propios, estos deben estar basados en estándares de interoperabilidad (HL7, FHIR) y buenas prácticas de desarrollo seguro. Un caso real que ilustra el impacto de esta implementación es el de una empresa farmacéutica en América Latina que, tras automatizar la gestión de dietas médicas para 2.000 empleados, redujo en un 87% los errores de servicio, incrementó en un 40% la satisfacción del comensal con dieta especial, y logró una mejora del 28% en indicadores de adherencia al tratamiento médico, según registros de su servicio de salud ocupacional.
¿Cómo equilibrar sabor, variedad y cumplimiento de restricciones médicas en los menús?
Equilibrar sabor, variedad y cumplimiento de restricciones médicas en los menús es uno de los mayores desafíos creativos, técnicos y humanos en la gestión moderna de comedores corporativos. Si bien las restricciones médicas imponen limitaciones objetivas sobre qué ingredientes se pueden usar y cómo deben ser preparados, esto no debería traducirse en menús insípidos, repetitivos o marginales para los comensales con necesidades especiales. El arte de lograr este equilibrio comienza con un principio inquebrantable de empatía alimentaria. Entender que cada persona con una dieta médica no solo busca sobrevivir, sino también disfrutar de sus comidas. Cuando una organización comprende que el placer de comer también es parte del bienestar laboral, entonces se compromete de verdad a crear experiencias alimenticias memorables y seguras para todos. Desde el punto de vista técnico, el primer paso es diseñar una matriz de restricciones cruzadas. Esta matriz permite mapear cuáles ingredientes son aptos o no, según múltiples condiciones médicas. Por ejemplo, un alimento como la avena puede ser excelente para una dieta cardiovascular, pero puede estar contraindicada en casos de enfermedad celíaca si no es certificada sin gluten. Este mapa sirve como base para construir un “repertorio seguro” de ingredientes. A partir de este repertorio, el equipo de cocina y nutrición puede trabajar en la creación de recetas base adaptables. Se trata de construir menús que puedan ser fácilmente modificados sin alterar el sabor ni la presentación. Por ejemplo, un curry de vegetales puede tener versiones con leche de coco sin lactosa, sin sal añadida, o con proteínas vegetales en vez de carne, según la necesidad médica. La clave es que la versión final mantenga la misma experiencia sensorial. El uso estratégico de técnicas culinarias avanzadas como la cocción al vacío, el uso de especias naturales, fermentación controlada o emulsiones vegetales permite realzar sabores sin añadir sodio, grasas saturadas o azúcares. Muchos chefs institucionales están explorando técnicas de alta cocina adaptadas al contexto médico, como una forma de dignificar el plato especial y eliminar la percepción de “comida de hospital”. La variedad en el menú se logra con una planificación cíclica pero creativa, donde las preparaciones cambian cada semana, pero se ajustan a los lineamientos médicos. Aquí es donde los algoritmos de planificación de menús juegan un papel fundamental. Un software bien programado puede generar combinaciones diarias que respeten todas las restricciones, sin repetir sabores ni nutrientes. Este enfoque reduce la carga del equipo humano y garantiza una experiencia más rica para el comensal. Incluir al comensal en el proceso también es esencial. A través de apps o sistemas de feedback digital, se puede medir el grado de satisfacción con su menú personalizado, qué platos fueron mejor aceptados y qué combinaciones deben evitarse. Esta retroalimentación se transforma en inteligencia culinaria operativa, alimentando un sistema de mejora continua. Una práctica poderosa que está ganando terreno es la co-creación de menús con pacientes o colaboradores con restricciones. En sesiones lideradas por nutricionistas y chefs, se invita a los usuarios a proponer combinaciones, sabores locales, recetas familiares o ingredientes que les resulten placenteros y aptos. Esto genera un fuerte sentido de pertenencia y aumenta la aceptación de la dieta médica. El storytelling del menú también tiene un papel motivacional. Cuando un plato especial viene acompañado de una narrativa sobre su origen, beneficios y propósito médico, el comensal se conecta emocionalmente con su elección. Esta estrategia ha sido utilizada exitosamente en comedores hospitalarios de Europa, donde los menús para diabéticos o celíacos incluyen pequeñas fichas con historias y recomendaciones. A nivel operativo, mantener la calidad y seguridad exige una estricta disciplina en la separación de líneas de producción. Las cocinas deben estar segmentadas por tipo de restricción (sin gluten, sin sal, sin lactosa), y el personal debe estar capacitado para trabajar con protocolos de prevención de contaminación cruzada. Esto no es opcional: cualquier error podría costar la salud del colaborador y la reputación de la empresa. Finalmente, el equilibrio entre sabor, variedad y restricciones se sustenta en un enfoque de innovación constante. Nuevos ingredientes funcionales, sustitutos de alérgenos, proteínas vegetales avanzadas, emulsiones sin grasa, y fermentos probióticos están revolucionando la forma en que se construyen los menús médicos. Las empresas que se alían con startups de foodtech o proveedores especializados tienen una clara ventaja competitiva.
¿Qué tecnologías permiten monitorear en tiempo real el cumplimiento de dietas especiales?
Monitorear en tiempo real el cumplimiento de dietas especiales en comedores corporativos no solo representa una evolución en los procesos operativos, sino una revolución en la manera en que se garantiza la salud, la seguridad y la confianza de los colaboradores. Para los líderes de Recursos Humanos, Operaciones y Tecnología, esta capacidad se convierte en un diferenciador clave, especialmente en entornos donde la alimentación cumple un rol estratégico en el bienestar y la productividad organizacional. La gestión de dietas especiales se enfrenta a una paradoja: necesita ser absolutamente personalizada, pero debe operar a gran escala. Aquí es donde la tecnología actúa como una capa de control inteligente que conecta lo nutricional con lo operacional. Hoy, gracias a la convergencia de sistemas de información, sensores, inteligencia artificial y dispositivos móviles, es posible lograr ese control en tiempo real con precisión quirúrgica. Una de las primeras tecnologías críticas para este monitoreo es el sistema de gestión de menús con integración de perfiles clínicos. Este tipo de software permite relacionar las restricciones médicas de cada colaborador con las recetas programadas en cocina. Una vez el sistema genera automáticamente las opciones válidas para cada comensal, se activa un flujo de control: cada plato servido debe coincidir con las especificaciones individuales. Estos sistemas suelen trabajar bajo arquitecturas en la nube, permitiendo acceso desde múltiples puntos (cocina, punto de servicio, centro de monitoreo). Pero diseñar el menú es solo la primera parte. El monitoreo ocurre en tiempo real cuando se implementan tecnologías como la identificación digital del comensal, mediante tarjetas RFID, códigos QR, reconocimiento facial o apps móviles vinculadas a su perfil de salud. Cuando un colaborador llega al comedor y se identifica, el sistema cruza su identidad con la dieta prescrita y limita o autoriza automáticamente los alimentos que puede recibir. Este paso es esencial para evitar errores humanos, como servir accidentalmente alimentos con alérgenos o ingredientes contraindicados. En el backend de este proceso, los sistemas de control de porciones y etiquetado inteligente se vuelven fundamentales. Por ejemplo, las etiquetas de los platos pueden incluir chips NFC que, al ser escaneados por el sistema, confirmen si ese plato es apto para el perfil del usuario. Esto crea un ecosistema de trazabilidad en el que cada ingrediente, preparación y comensal está conectado. Si se produce una desviación —como un plato incompatible servido a un usuario— el sistema puede generar una alerta inmediata, incluso antes de que se entregue la comida. Otra tecnología clave es el uso de dashboards de monitoreo en vivo, diseñados específicamente para gerentes y supervisores. Estos paneles muestran indicadores como: número de dietas especiales activas, porcentaje de cumplimiento diario, desvíos por usuario, incidencias de incompatibilidad y tendencias de aceptación del menú. Este tipo de analítica en tiempo real permite tomar decisiones preventivas, redirigir recursos, y sobre todo, mantener la seguridad alimentaria sin sacrificar la eficiencia. Más allá de lo visible para el usuario, existen capas tecnológicas menos obvias pero igual de poderosas. Por ejemplo, la inteligencia artificial y el machine learning permiten predecir fallas en el cumplimiento, anticipar errores operativos y sugerir mejoras. Un sistema de IA puede aprender que los lunes hay más errores de cumplimiento porque hay mayor rotación de personal temporal, y recomendar estrategias compensatorias, como mayor supervisión o refuerzo de capacitaciones. También puede identificar combinaciones de menú que suelen generar más rechazos entre ciertos perfiles clínicos, ayudando a ajustar las recetas. El uso de sensores IoT (Internet of Things) en las estaciones de cocina también permite un control fino de la manipulación de alimentos. Sensores de temperatura, humedad, contaminación cruzada o apertura de envases pueden alertar si una preparación fue expuesta a condiciones que la hacen insegura para ciertas dietas. Estos sensores están conectados a la red central del sistema de gestión alimentaria, integrándose con los registros del plato que será servido. La movilidad también juega un papel esencial. Muchas organizaciones están optando por aplicaciones móviles corporativas donde el colaborador puede revisar en tiempo real su menú personalizado, recibir alertas sobre su dieta, confirmar qué opciones tiene disponibles ese día y emitir feedback sobre lo que recibió. Esto no solo genera una experiencia de usuario positiva, sino que agrega una capa de verificación directa: si un colaborador recibe un plato no conforme, puede reportarlo en ese mismo momento, y el sistema registra el incidente, activa el protocolo de auditoría y permite tomar acciones correctivas inmediatas. Un caso de implementación exitosa se observó en una red multinacional de manufactura con más de 3,000 empleados. Tras instalar un sistema de monitoreo de cumplimiento nutricional en tiempo real, con tarjetas RFID, dashboards centralizados y analítica predictiva, lograron reducir los errores en el cumplimiento de dietas en un 92%, mejoraron la percepción de seguridad alimentaria entre los colaboradores en un 35%, y documentaron una caída en las bajas médicas relacionadas a problemas digestivos o alérgicos. Por último, no puede obviarse la importancia del respaldo legal y normativo en estos procesos. Un sistema que monitorea en tiempo real también crea evidencia. Y esa evidencia, en caso de incidentes, puede ser crucial para proteger a la organización de demandas, sanciones o cuestionamientos reputacionales. Tener trazabilidad digital de cada comida servida, cada escaneo realizado y cada menú aprobado es una salvaguarda tanto para la empresa como para el colaborador.

¿Qué desafíos representa la personalización masiva de menús en comedores de gran escala?
Personalizar menús en comedores de gran escala puede parecer, en principio, un contrasentido. ¿Cómo se puede garantizar una atención individualizada a cientos —o miles— de personas que comen en una misma instalación todos los días? Sin embargo, con la irrupción de tecnologías de automatización, trazabilidad, inteligencia artificial y big data, la personalización masiva se está convirtiendo en una realidad tangible, aunque no sin desafíos significativos. Para comenzar, debemos entender que los comedores de gran escala operan con lógicas de eficiencia extrema. Cada minuto cuenta, cada porción debe estar medida, y cada ingrediente debe estar previsto con antelación. En este contexto, introducir la variable de personalización masiva —es decir, adaptar menús según condiciones médicas individuales, preferencias, hábitos culturales y objetivos de salud— implica rediseñar desde la planificación hasta la ejecución operativa. El primer gran desafío es el mapeo exhaustivo de perfiles nutricionales. Personalizar implica conocer en profundidad quién come qué y por qué. No se trata de una encuesta general de preferencias; se trata de establecer un registro clínico-nutricional actualizado de cada comensal. Esto exige colaboración con el área de salud ocupacional, manejo seguro de datos sensibles, validación periódica de diagnósticos, y una estructura digital capaz de actualizarse en tiempo real. El segundo reto es la planificación y segmentación del menú base. Un comedor de gran escala no puede preparar 500 recetas distintas, pero sí puede preparar 15 versiones de una base, con ajustes de ingredientes, cocciones o porciones. Este modelo requiere una ingeniería de recetas modular, en la que cada componente del plato pueda combinarse de manera segura y eficaz con otros, sin comprometer el sabor ni la presentación. Aquí entra el tercer desafío: la integración con la cadena de suministro y compras. Personalizar significa que el menú de cada día puede requerir ingredientes con demandas variables y no estándar. Eso implica trabajar con proveedores flexibles, contar con inventarios dinámicos, y tener plataformas que permitan prever consumos alternativos. Un ingrediente puede ser necesario solo para 30 personas, pero si es vital para su dieta médica, no puede faltar. El cuarto gran desafío es el reentrenamiento del personal de cocina. Chefs y auxiliares deben aprender a trabajar con múltiples protocolos simultáneos: platos sin gluten, sin sal, sin lácteos, vegetarianos, bajos en potasio, etc. Esto requiere no solo capacitación técnica, sino un cambio de mentalidad. No se trata de “cumplir con una excepción”, sino de cocinar para alguien con necesidades legítimas, con el mismo cuidado y respeto que para el resto. El siguiente reto es el control de calidad y seguridad alimentaria. A medida que se diversifican los menús, aumenta la probabilidad de errores, contaminación cruzada o confusiones en el servicio. Implementar protocolos de identificación, codificación de platos, trazabilidad de ingredientes y validación final antes del despacho se vuelve imprescindible. Aquí, el apoyo de la tecnología es vital. A nivel gerencial, el mayor desafío probablemente sea mantener la rentabilidad sin comprometer la calidad. Personalizar cuesta más, no solo en insumos sino en tiempo, recursos humanos y tecnología. Pero este costo puede ser mitigado con procesos optimizados, automatización y alianzas con proveedores estratégicos. Y, sobre todo, puede ser visto como una inversión: en salud, en imagen corporativa, y en cultura organizacional. Finalmente, el mayor desafío intangible es el cambio cultural. La personalización masiva en comedores requiere una visión centrada en la persona. Requiere que la empresa reconozca que alimentar no es solo una función logística, sino una oportunidad diaria de cuidar, conectar y fidelizar. Y esa visión debe permear desde el director de operaciones hasta el cocinero.

¿Qué indicadores clave de rendimiento (KPIs) se deben monitorear para evaluar la eficacia de un programa de dietas médicas?
Cuando una organización decide implementar un programa de dietas médicas en su comedor corporativo, está haciendo una declaración: la salud de sus colaboradores es prioridad. Sin embargo, toda decisión estratégica requiere medición, y toda inversión necesita una justificación basada en resultados. Aquí es donde los KPIs (Key Performance Indicators) se vuelven esenciales. No basta con tener la intención de ofrecer menús saludables y personalizados; se debe demostrar, con datos objetivos, que el programa está funcionando, generando impacto y cumpliendo su propósito. El primer paso para establecer KPIs eficaces es entender que un programa de dietas médicas tiene múltiples dimensiones: nutricional, operativa, tecnológica, financiera, clínica y humana. Por tanto, los indicadores deben ser multifacéticos y alineados con los objetivos estratégicos de la organización, más allá del área de alimentación. 1. KPI de cumplimiento dietético personalizado: Este indicador mide el porcentaje de comidas servidas que cumplen exactamente con las restricciones médicas prescritas para cada comensal. Es uno de los más críticos, ya que un solo error puede tener consecuencias serias para la salud del colaborador. Se calcula dividiendo la cantidad de comidas entregadas correctamente según el perfil clínico sobre el total de dietas médicas servidas. Un valor ideal estaría por encima del 98%. 2. KPI de error por incompatibilidad alimentaria: Este es el opuesto del anterior. Mide la cantidad de veces que se detectó —o se reportó— la entrega de un plato que contenía ingredientes contraindicados para el colaborador. Este indicador debe estar siempre bajo el 1% y debe estar vinculado a un sistema de alertas e investigación de causa raíz. Se asocia directamente al riesgo legal y reputacional de la empresa. 3. KPI de satisfacción del comensal con dieta médica: Este KPI se obtiene mediante encuestas digitales o sistemas de feedback continuo, y mide el grado de aceptación que tienen los menús médicos por parte de los usuarios. Se expresa en una escala del 1 al 5 o como un porcentaje de satisfacción, y sirve para ajustar menús, mejorar recetas o identificar problemas de sabor, variedad o presentación. Un valor por debajo del 80% puede indicar necesidad de rediseño del menú. 4. KPI de adherencia voluntaria al programa: Este indicador es útil para medir si los colaboradores con restricciones optan realmente por seguir la dieta asignada o si la evitan. Si bien el sistema puede imponer límites tecnológicos (como bloquear platos no aptos), también es importante monitorear la conducta voluntaria del usuario. Una alta tasa de evasión puede revelar problemas de aceptación, comunicación o confianza en el programa. 5. KPI de reducción de eventos clínicos relacionados a la alimentación: Este KPI requiere integración con el área de salud ocupacional o el proveedor médico. Mide si, tras la implementación del programa, disminuyen los casos reportados de crisis médicas relacionadas con la dieta (hiperglucemias, crisis alérgicas, hipertensión descompensada, etc.). Su análisis debe ser longitudinal, comparando períodos pre y post implementación. 6. KPI de tiempo promedio de preparación y despacho de dietas médicas: En comedores corporativos de gran escala, el tiempo operativo es vital. Este KPI mide cuánto tiempo toma preparar y despachar un menú médico desde la cocina hasta el punto de servicio. Su análisis permite identificar cuellos de botella, evaluar eficiencia operativa y garantizar que la personalización no afecte los flujos del comedor. 7. KPI de porcentaje de desperdicio de alimentos en dietas médicas: Este indicador mide cuánta comida de menú médico termina en desecho, ya sea porque el colaborador no la consumió o porque hubo errores en la producción. El desperdicio puede implicar tanto pérdida económica como mala planificación nutricional. Un alto nivel de desperdicio podría sugerir baja aceptación, problemas en la presentación o sobreproducción. 8. KPI de cobertura del programa de dietas médicas: Este KPI evalúa qué porcentaje de colaboradores con diagnósticos médicos registrados en la empresa están actualmente inscritos y atendidos en el programa. Si solo el 50% de las personas con enfermedades crónicas están siendo atendidas nutricionalmente, hay una brecha de implementación que requiere acciones correctivas, como campañas de comunicación interna o actualización de registros. 9. KPI de capacitación del personal de cocina en dietas médicas: Este KPI evalúa qué porcentaje del equipo de cocina ha sido entrenado en manipulación de alimentos con restricciones, control de contaminación cruzada y ejecución de menús médicos. No tener este dato actualizado representa un riesgo operacional. El objetivo es que el 100% del personal involucrado esté capacitado y validado al menos una vez al año. 10. KPI de auditorías internas de cumplimiento dietético: Este KPI mide la frecuencia y resultados de las auditorías internas (o de terceros) sobre el cumplimiento del programa de dietas. Ayuda a mantener la transparencia, detectar desviaciones, y tomar medidas preventivas. Debe incluir checklist de ingredientes, validación de procesos y revisión de trazabilidad. Estos KPIs no deben analizarse de forma aislada. Su verdadero poder emerge cuando se integran en un dashboard de monitoreo central, permitiendo a Recursos Humanos, Operaciones, Salud Ocupacional y Dirección General visualizar en tiempo real el desempeño del programa. La tendencia actual es conectar estos indicadores con sistemas de Business Intelligence para generar reportes automáticos, alertas y recomendaciones basadas en analítica predictiva. Finalmente, el éxito de estos indicadores no radica solo en su existencia, sino en el compromiso de la organización para actuar sobre ellos. Un KPI de error puede ser solo un número en una hoja, o puede ser el inicio de una transformación. Todo dependerá del liderazgo, la cultura y la visión de la empresa respecto a la salud alimentaria como un componente esencial del bienestar corporativo.

¿Cómo prevenir la contaminación cruzada en cocinas institucionales?
Prevenir la contaminación cruzada en cocinas institucionales no es solo un desafío técnico, es una cuestión de ética operativa. En entornos donde se manipulan dietas especiales —como menús para celíacos, alérgicos, pacientes renales o diabéticos— un solo error puede desencadenar una emergencia médica o una crisis reputacional. Por ello, los líderes responsables de la operación de comedores deben asumir esta responsabilidad como una prioridad de primer nivel. La contaminación cruzada ocurre cuando un alimento apto entra en contacto —directo o indirecto— con otro alimento que contiene sustancias no permitidas para ciertos consumidores. Esto puede pasar en múltiples puntos del proceso: durante el almacenamiento, la preparación, la cocción, el emplatado o el servicio. Y puede ser causada por contacto físico, por uso compartido de utensilios, por partículas en el aire o incluso por la indumentaria del personal. La primera estrategia esencial para evitarla es establecer zonas de trabajo diferenciadas. Las cocinas institucionales deben estar físicamente segmentadas o claramente señalizadas por tipo de dieta. Por ejemplo, debe existir una estación específica para dietas sin gluten, otra para alergias severas, otra para platos bajos en sodio, etc. Si la infraestructura no permite espacios separados, se deben implementar horarios alternos de producción y limpieza rigurosa entre turnos. El segundo pilar es el uso de utensilios y equipamiento exclusivos para cada tipo de dieta especial. Las tablas de cortar, cuchillos, ollas, sartenes y batidoras deben estar codificados por colores o etiquetas y su uso debe estar absolutamente restringido. No es aceptable, por ejemplo, cortar pan con gluten en la misma tabla donde luego se cortará vegetales para un celíaco. Este tipo de error puede parecer mínimo, pero sus consecuencias pueden ser graves. La formación constante del personal es otro componente innegociable. No basta con una capacitación inicial; deben existir programas recurrentes de entrenamiento, con evaluaciones prácticas y teóricas, y simulacros de errores para medir tiempos de reacción. La formación debe incluir conocimiento sobre alérgenos, procesos de limpieza, técnicas de manipulación, protocolos de emergencia y sensibilidad sobre el impacto en la salud del comensal. El diseño de protocolos de limpieza y desinfección reforzada también es esencial. Las estaciones de trabajo deben ser sanitizadas entre cada uso, los trapos y esponjas deben ser desechables o exclusivos por estación, y deben aplicarse productos de limpieza certificados para uso alimentario. Asimismo, es recomendable hacer pruebas microbiológicas periódicas para verificar que las superficies están libres de contaminantes invisibles. Una práctica cada vez más adoptada es la implementación de etiquetas inteligentes y sistemas de trazabilidad en tiempo real. Por medio de códigos QR, sensores RFID y plataformas conectadas, cada ingrediente, preparación o plato puede ser monitoreado desde su origen hasta su entrega. Esto no solo previene errores, sino que permite auditar el proceso en caso de incidentes. El control de flujo de personal también juega un rol crucial. El mismo cocinero no debería preparar menús normales y dietas especiales en el mismo turno sin protocolos de limpieza y cambio de indumentaria. Se deben establecer normas claras sobre uso de guantes, lavado de manos, cambio de ropa, y evitar que el personal transite libremente entre áreas sin justificación. Además, debe existir un sistema de alertas y validación final. Antes de que un plato con restricciones médicas sea entregado al comensal, debe pasar por una verificación visual, digital o automática. Este control puede realizarse mediante una estación de despacho equipada con una pantalla que confirma que ese plato cumple con las restricciones del usuario identificado. Por último, es clave contar con un protocolo de actuación ante errores. Ningún sistema es infalible, y si ocurre una contaminación cruzada, la empresa debe tener definidos los pasos a seguir: identificación del afectado, asistencia médica inmediata, documentación del incidente, análisis de causa raíz, comunicación institucional, y acciones correctivas. Esto no solo mitiga el daño, sino que demuestra responsabilidad organizacional. Prevenir la contaminación cruzada en cocinas institucionales es una suma de cultura, procesos, tecnología y liderazgo. No se trata solo de seguir un manual de buenas prácticas, sino de construir un ecosistema donde cada colaborador entienda que su rol impacta directamente en la salud de otro ser humano. Y cuando esta conciencia se convierte en hábito, la seguridad alimentaria deja de ser una meta y se convierte en el estándar diario.
¿Qué tan viable es la personalización total en comedores de más de 500 personas?
La personalización total en comedores institucionales de gran escala, especialmente aquellos que atienden a más de 500 personas diariamente, ha sido históricamente vista como un objetivo ambicioso, incluso utópico. Sin embargo, el avance exponencial de la tecnología, la transformación cultural en torno a la alimentación saludable y el auge del bienestar corporativo han reconfigurado completamente ese paradigma. Hoy, la personalización total ya no es una fantasía inalcanzable: es una meta estratégica alcanzable, aunque con desafíos operativos que requieren planificación, inversión y liderazgo organizacional. Para entender la viabilidad de esta personalización, primero debemos definir qué implica exactamente. Personalizar al 100% un menú significa adaptar cada plato a las condiciones clínicas, restricciones médicas, preferencias personales, creencias religiosas, necesidades nutricionales, estilo de vida y metas de salud de cada comensal, sin afectar el flujo operativo, sin errores y garantizando satisfacción. En otras palabras: 500 personas, 500 platos distintos… ¿es posible? La respuesta es sí, pero no con métodos tradicionales. En un entorno tradicional, este nivel de personalización sería una pesadilla logística. Sin sistemas inteligentes, sin automatización y sin data integrada, la operación colapsaría por la complejidad de preparar, supervisar, etiquetar, servir y controlar dietas específicas una por una. Sin embargo, en un comedor digitalizado y basado en sistemas de gestión inteligente, este modelo se vuelve no solo viable, sino escalable. El primer gran facilitador es la automatización de perfiles alimentarios y recetas adaptables. Al integrar información clínica, nutricional y de preferencias en un sistema digital centralizado, cada colaborador tiene un perfil dinámico y actualizado. Estos perfiles son gestionados por un software que cruza variables en tiempo real y genera un menú personalizado para cada usuario. Es decir, no se preparan 500 menús distintos desde cero cada día, sino que se diseñan estructuras base que permiten ajustes dinámicos según necesidades, mediante un motor de reglas nutricionales. Por ejemplo, si un colaborador tiene hipertensión, es celíaco y desea opciones vegetarianas, el sistema descarta automáticamente alimentos con sodio alto, ingredientes con gluten, y proteínas animales, ofreciendo combinaciones válidas a partir del inventario disponible. Estos cambios son invisibles para el área operativa, ya que el sistema convierte cada plato en una ficha técnica adaptada, lista para producción. El segundo elemento clave es la planificación modular de menús. Esto implica diseñar recetas base que puedan modificarse fácilmente sin alterar el balance nutricional ni el sabor. Por ejemplo, una misma base de arroz salteado puede tener cuatro tipos de proteínas (pollo, tofu, pescado, carne), cinco tipos de vegetales (aptos para distintas condiciones) y distintas salsas según alergias o preferencias. Esta estrategia reduce la necesidad de crear cientos de platos desde cero, permitiendo adaptaciones inteligentes sin perder eficiencia. Además, tecnologías como el etiquetado inteligente y la trazabilidad digital permiten que cada plato vaya identificado con un código único (QR, NFC, RFID), asociado al perfil del comensal. Esto garantiza que al momento del servicio, el sistema valide automáticamente si ese plato es compatible con el usuario. Este control, además de evitar errores, genera data histórica para auditorías, análisis de satisfacción y mejora continua. La viabilidad operativa también se apoya en soluciones como: Sistemas de pedidos anticipados personalizados, donde los usuarios eligen su menú desde una app o plataforma online, lo cual permite planificar la producción con antelación, reducir desperdicios y controlar la carga de trabajo. Inteligencia artificial para predicción de consumo, que estima cuántas porciones de cada variante serán necesarias en base a históricos, rotación de personal, eventos especiales y clima. Paneles de control en cocina, donde cada estación recibe instrucciones claras sobre qué preparar, para quién y cómo servirlo, eliminando dudas y mejorando la precisión del equipo. En paralelo, la capacitación del personal es esencial. La tecnología puede indicar qué hacer, pero es el equipo humano quien lo ejecuta. Por eso, el éxito de la personalización total depende de una cultura organizacional comprometida, donde cocina, nutrición, operaciones y salud ocupacional trabajen de forma integrada bajo procesos estandarizados y auditables. ¿Y la viabilidad económica? Aquí aparece otro de los mitos: que personalizar cuesta más. Si bien hay una inversión inicial en tecnología, infraestructura y formación, el modelo permite una reducción progresiva de costos a mediano plazo. ¿Cómo? Gracias a: Reducción del desperdicio alimentario al preparar solo lo necesario. Disminución de errores, incidentes y reclamos relacionados con dietas incorrectas. Mejora en la productividad y asistencia del personal con condiciones médicas. Aumento de la satisfacción y fidelización del talento humano. Fortalecimiento de la reputación corporativa como empresa saludable e inclusiva. Un caso emblemático es el de una minera sudamericana con más de 2,000 empleados en turnos rotativos. Tras implementar un sistema de personalización total con ayuda de inteligencia artificial, dashboards operativos y apps móviles, lograron una reducción del 65% en quejas por menús médicos, disminuyeron el desperdicio en 18%, y aumentaron el índice de satisfacción interna con el comedor en un 42%, medido en encuestas trimestrales.
¿Qué herramientas digitales pueden apoyar la creación de fichas nutricionales automáticas?
La creación automática de fichas nutricionales representa una de las grandes oportunidades tecnológicas para modernizar la gestión de comedores corporativos, especialmente en contextos donde las restricciones médicas obligan a tener un control detallado de los nutrientes, alérgenos, porciones y composición de cada plato. Desde el punto de vista gerencial, disponer de estas fichas no solo cumple un rol operativo y legal, sino que se convierte en un diferenciador estratégico frente a auditores, colaboradores y áreas de salud ocupacional. En un contexto tradicional, la elaboración de fichas nutricionales es un proceso manual, lento y sujeto a errores: nutricionistas que calculan calorías, proteínas, grasas y micronutrientes por receta, ajustan porciones, revisan etiquetas y documentan todo en Excel. Con menús rotativos, decenas de recetas y múltiples versiones por restricciones, este modelo es insostenible. Aquí es donde entran las herramientas digitales. La principal categoría de solución es el software de gestión nutricional automatizada, también conocido como sistemas de planificación de menús inteligentes. Estas plataformas permiten construir recetas base, desglosar ingredientes, calcular automáticamente el aporte nutricional y generar fichas completas en segundos. Algunos de los softwares más utilizados en el sector institucional son: Nutrium AlimenTool Nutriprof Food Processor (de ESHA) Menutech SDS Meal Planner TiqDiet Estas herramientas funcionan a partir de bases de datos nutricionales nacionales e internacionales (USDA, BEDCA, FAO, etc.), que contienen información detallada por cada ingrediente. El usuario solo debe ingresar la receta, definir la porción y seleccionar los ingredientes desde el catálogo. El sistema realiza automáticamente los cálculos nutricionales: calorías, macronutrientes, vitaminas, minerales, índice glucémico, contenido de alérgenos, etc. Además, muchas de estas plataformas permiten aplicar filtros por condición médica, lo cual facilita generar fichas que no solo describan la receta, sino que identifiquen si es apta o no para personas con enfermedades específicas: diabetes, hipertensión, enfermedad renal, celiaquía, etc. Otra funcionalidad poderosa es la posibilidad de crear versiones adaptadas de una receta base. Por ejemplo, si una empresa tiene una receta de “Lasaña de vegetales”, el sistema puede generar automáticamente una versión sin gluten, otra sin lácteos, una con bajo sodio y otra apta para veganos, cada una con su ficha nutricional distinta y validada por algoritmo. Además, algunas herramientas permiten la integración con sistemas de trazabilidad e impresión de etiquetas, lo cual permite imprimir en cocina las fichas directamente adheridas al empaque, con códigos QR que el colaborador puede escanear para ver en su app la información nutricional de lo que está comiendo. En paralelo, otras herramientas complementarias pueden integrarse al ecosistema: ERP gastronómicos como SAP Business One para food services, que permiten conectar los cálculos nutricionales con inventario, compras y costos. Plataformas de gestión documental como Notion, Monday o Google Workspace, que permiten centralizar las fichas y compartirlas con áreas de salud ocupacional o auditoría. Apps móviles para comensales, donde el usuario puede consultar la ficha nutricional antes de consumir su plato, realizar comentarios o incluso pedir alternativas si detecta incompatibilidades. Además, la integración con inteligencia artificial permite detectar inconsistencias, sugerir mejoras y hasta recomendar recetas más balanceadas según el perfil del usuario. Por ejemplo, una IA puede detectar que una receta excede los límites de sodio para una dieta hipertensa y sugerir automáticamente un reemplazo del queso por uno bajo en sal. Desde el punto de vista legal y normativo, estas herramientas también ayudan a cumplir con regulaciones sanitarias, normativas de transparencia alimentaria y protocolos internacionales como el Codex Alimentarius. Disponer de fichas actualizadas, digitales y verificables es una prueba de cumplimiento muy valorada en auditorías internas, inspecciones y procesos de certificación. Finalmente, el uso de estas herramientas permite a los departamentos de RR.HH. y Salud Ocupacional generar informes de consumo, analizar tendencias nutricionales, identificar patrones alimentarios y promover campañas de educación saludable basadas en evidencia.

¿Qué tipo de analítica predictiva puede aplicarse para anticipar necesidades alimenticias médicas?
En el contexto de los comedores corporativos, especialmente aquellos que manejan dietas por restricciones médicas, la incorporación de analítica predictiva no solo representa una innovación tecnológica, sino una herramienta de gestión estratégica que puede transformar por completo la manera en que se anticipan, planifican y resuelven las necesidades alimenticias de los colaboradores. En esencia, la analítica predictiva permite utilizar datos pasados y actuales para prever comportamientos futuros. En el caso de la alimentación médica personalizada, esta capacidad se vuelve clave: permite planificar con mayor precisión, reducir riesgos clínicos, optimizar la logística y mejorar la experiencia del comensal, todo basado en ciencia de datos. ¿Qué datos alimentan esta analítica predictiva? Para poder anticipar necesidades alimenticias médicas con precisión, se requiere una base de datos robusta que integre múltiples fuentes, entre ellas: Perfiles clínicos del colaborador: diagnósticos, restricciones, historial médico. Preferencias alimentarias personales, culturales o religiosas. Consumos históricos de alimentos (qué platos se seleccionaron y cuáles se rechazaron). Patrones de asistencia al comedor (días, horarios, turnos). Ciclos estacionales (que afectan la disponibilidad de insumos y posibles brotes de enfermedades). Registros de salud ocupacional: campañas internas, emergencias médicas, bajas relacionadas a alimentación. Datos demográficos: edad, género, región, hábitos. Datos ambientales o contextuales: clima, eventos especiales, rotación del personal. Una vez que estos datos están estructurados, se pueden aplicar diferentes modelos y técnicas de analítica predictiva para anticipar lo que aún no ha ocurrido. A continuación, describo algunas de las más efectivas en este contexto: 1. Modelos de predicción de demanda de dietas especiales Usando algoritmos de machine learning como regresiones logísticas o modelos ARIMA, se puede estimar cuántas dietas por tipo (sin gluten, diabética, renal, hipocalórica, etc.) se requerirán en un periodo determinado. Estos modelos analizan la evolución histórica y cruzan variables como nuevas contrataciones, resultados de exámenes médicos o campañas de salud en la empresa. 2. Modelos de clasificación de riesgo nutricional Utilizando técnicas como árboles de decisión o redes neuronales, el sistema puede identificar qué empleados están en riesgo de desarrollar una condición médica que requiera una dieta especial, incluso antes de que sea diagnosticada clínicamente. Por ejemplo, si un colaborador muestra patrones de consumo excesivo de azúcares y tiene antecedentes familiares de diabetes, el modelo puede recomendar proactivamente una intervención preventiva. 3. Sistemas de recomendación personalizada de menús Inspirados en los motores de recomendación de plataformas como Netflix o Amazon, se utilizan algoritmos colaborativos para sugerir menús que maximicen la adherencia y aceptación del comensal. Estos sistemas combinan datos de preferencias, restricciones, históricos de selección y feedback, anticipando con alta probabilidad qué menú será mejor recibido por cada persona. 4. Modelos de optimización de inventarios para dietas médicas La analítica predictiva puede prever qué ingredientes especializados se necesitarán con mayor frecuencia, permitiendo ajustar la cadena de abastecimiento, evitar desabastecimientos o sobrecostos por compras urgentes. También permite planificar reemplazos nutricionales equivalentes cuando ciertos insumos no estén disponibles por razones de mercado. 5. Modelos de predicción de incidentes o errores alimenticios Basados en el historial de errores, condiciones de operación, rotación del personal y eventos externos (como cambios en el menú o en el software), se pueden desarrollar modelos que predigan cuándo es más probable que ocurra una falla en la entrega de dietas médicas correctas. Esto permite reforzar controles en esos días críticos. 6. Análisis de sentimiento en feedback de usuarios Mediante técnicas de procesamiento del lenguaje natural (NLP), los comentarios de los usuarios sobre sus dietas pueden analizarse automáticamente para identificar patrones de insatisfacción. Esta información, combinada con los menús servidos y el perfil médico, permite ajustar preventivamente el diseño de las dietas. 7. Predicción de ausentismo vinculado a alimentación Al cruzar datos de consumo, indicadores de salud ocupacional y asistencia al comedor, se puede anticipar si ciertos grupos de empleados tienen mayor probabilidad de ausentarse por condiciones relacionadas a una mala alimentación, generando alertas tempranas para intervención nutricional o ajustes en los menús. Estas aplicaciones no solo mejoran la precisión operativa, sino que permiten una gestión proactiva de la salud, en lugar de reactiva. Esto representa una evolución importante para los líderes de RR.HH. y salud ocupacional, quienes pueden tomar decisiones informadas antes de que surja un problema. ¿Qué se necesita para implementar analítica predictiva en este contexto? Un sistema de recopilación de datos automatizado, integrado con las distintas plataformas de la organización: software de comedor, sistemas de RR.HH., salud ocupacional, ERP y apps de usuario. Un equipo de analistas de datos o un proveedor externo que entienda tanto de ciencia de datos como de nutrición y gestión alimentaria. Modelos matemáticos validados por nutricionistas y epidemiólogos, asegurando que las predicciones tienen fundamento clínico. Un plan de acción basado en los resultados del análisis predictivo: si se predice que aumentarán las dietas sin gluten en 15%, debe existir un plan para adaptar recetas, entrenar personal, y ajustar compras. Gobernanza de datos, asegurando la confidencialidad, integridad y uso ético de la información personal y médica de los colaboradores. Ejemplo real: Una empresa tecnológica con 1200 empleados utilizó analítica predictiva para anticipar el aumento en la demanda de dietas bajas en sodio, tras detectar una correlación entre edad promedio, hábitos de consumo y presión arterial elevada. En seis meses, redujeron en 32% los eventos hipertensivos reportados en el área médica, optimizando su menú y lanzando una campaña preventiva basada en datos.
¿Qué rol tiene la interoperabilidad de sistemas en la gestión de dietas médicas?
La interoperabilidad es uno de los conceptos clave en la gestión moderna de datos y sistemas, especialmente en entornos donde múltiples actores deben compartir, validar y actuar sobre información sensible y compleja. En la gestión de dietas médicas dentro de comedores corporativos, la interoperabilidad de sistemas no es solo conveniente: es esencial. Sin ella, cualquier intento de personalización, automatización o control estará condenado a funcionar con fisuras, errores y sobrecarga administrativa. ¿Qué es la interoperabilidad en este contexto? Se refiere a la capacidad de que los distintos sistemas tecnológicos —de recursos humanos, salud ocupacional, nutrición, cocina, comedor, trazabilidad y gestión operativa— puedan comunicarse entre sí, intercambiar datos de manera segura y actuar coordinadamente en tiempo real. En la práctica, esto significa que: El sistema de RR.HH. debe compartir el expediente del colaborador con el sistema de comedor. El software de salud ocupacional debe actualizar las restricciones médicas automáticamente. El sistema de menú debe generar platos compatibles con esas restricciones. El software de cocina debe recibir instrucciones específicas por colaborador. El punto de servicio debe validar que el plato entregado sea correcto. Y toda esta información debe estar trazada y documentada para auditorías, análisis y mejora continua. ¿Por qué es tan importante esta interoperabilidad? Prevención de errores médicos por desactualización Si un colaborador desarrolla una condición médica nueva (por ejemplo, intolerancia a la lactosa), pero esa información no se actualiza automáticamente en el sistema de menú o cocina, puede recibir un plato incorrecto. La interoperabilidad permite que el cambio en un sistema se refleje en todos los demás instantáneamente, evitando errores críticos. Reducción de carga administrativa Sin interoperabilidad, los nutricionistas, personal de cocina o RR.HH. deben ingresar manualmente la misma información en distintos sistemas, con el riesgo de equivocarse, duplicar esfuerzos o no tener consistencia. Un ecosistema interoperable elimina estos cuellos de botella. Agilidad en la toma de decisiones Un gerente de operaciones puede acceder, en un solo dashboard, a los indicadores cruzados de salud ocupacional, aceptación de dietas, desperdicio de comida, y cumplimiento clínico, porque todos los datos están integrados. Esto permite decisiones más rápidas, precisas y efectivas. Experiencia positiva del colaborador Cuando todo está conectado, el colaborador no tiene que explicar su condición médica cada vez, no recibe menús erróneos y puede confiar plenamente en el sistema. Esto aumenta la satisfacción, fidelidad y percepción de cuidado por parte de la empresa. Seguridad y cumplimiento normativo Un sistema interoperable facilita la trazabilidad completa: desde el diagnóstico médico hasta la entrega del plato. Esto es esencial en caso de auditorías, inspecciones o reclamos legales. También ayuda a cumplir con regulaciones de protección de datos como GDPR o su equivalente local. ¿Cómo se logra esta interoperabilidad? Uso de APIs abiertas entre sistemas: por ejemplo, que el software de salud pueda comunicarse vía API con el sistema de menú. Estándares de datos clínicos como HL7 o FHIR, que permiten estructurar información médica de forma compatible entre plataformas. Sistemas modulares en la nube, que permiten integraciones mediante microservicios y evitan los bloqueos de software propietario. Plataformas middleware que actúan como “puente” entre sistemas no compatibles, armonizando datos. Gobernanza de datos centralizada, con roles definidos, protocolos de acceso y reglas de actualización. Ejemplo real: Una empresa del sector logístico integró su sistema de RR.HH., salud ocupacional, comedor y cocina mediante una solución interoperable basada en SAP, Nutrium y un sistema propio de gestión de menús. Como resultado, logró una trazabilidad completa del 100% de los menús médicos servidos, con una caída del 94% en errores de entrega, además de reducir el tiempo de actualización de perfil alimenticio de 48 horas a menos de 2. 🧾 Resumen Ejecutivo En un entorno empresarial donde el bienestar integral del colaborador se ha convertido en un eje prioritario de las estrategias de recursos humanos, la gestión de dietas por restricciones médicas en comedores corporativos no es solo un deber clínico o una medida operativa, sino una poderosa palanca de transformación organizacional. Este artículo ha demostrado que es totalmente viable personalizar menús a escala, incluso para más de 500 personas, sin sacrificar eficiencia, rentabilidad ni calidad. A través de la adopción de tecnologías avanzadas, como analítica predictiva, interoperabilidad de sistemas, automatización de fichas nutricionales y monitoreo en tiempo real del cumplimiento dietético, las empresas pueden garantizar que cada colaborador reciba exactamente lo que necesita, cuando lo necesita, y de forma segura. Los principales hallazgos del análisis indican que: La implementación de un sistema automatizado de gestión de dietas médicas permite minimizar errores, garantizar cumplimiento normativo y crear una experiencia altamente personalizada, elevando la percepción de cuidado en el colaborador. Equilibrar sabor, variedad y restricciones médicas ya no es un dilema, gracias a la planificación modular, el uso de ingredientes funcionales y la retroalimentación directa de los usuarios, lo cual aumenta la adherencia a las dietas y la satisfacción. El uso de tecnologías de monitoreo en tiempo real (como RFID, dashboards y sensores IoT) permite controlar en todo momento la trazabilidad del alimento, el cumplimiento de las restricciones, y la activación inmediata de protocolos ante desvíos. La analítica predictiva aplicada a datos alimentarios y clínicos permite anticipar necesidades nutricionales futuras, prevenir incidentes, mejorar la planificación de compras y diseñar estrategias preventivas de salud ocupacional basadas en evidencia. El desarrollo de KPIs específicos para programas de dietas médicas permite evaluar impacto, ajustar procesos y demostrar resultados en salud, eficiencia y cultura organizacional. La interoperabilidad de sistemas (RR.HH., salud ocupacional, comedor, cocina, apps móviles) es crítica para garantizar que la información fluya de forma segura, coherente y oportuna, evitando errores y fortaleciendo la trazabilidad total. La prevención de la contaminación cruzada en cocinas institucionales exige protocolos estrictos, formación continua y apoyo tecnológico, consolidando un entorno de seguridad alimentaria que protege tanto al usuario como a la empresa. 🚀 ¿Cómo puede capitalizar WORKI 360 esta oportunidad? WORKI 360, como plataforma integral para la gestión del talento, bienestar y operaciones internas, tiene una ventana estratégica clara para integrar y/o potenciar su módulo de alimentación personalizada, generando valor en tres dimensiones fundamentales: 1. Valor organizacional: Integrar un sistema de gestión de dietas médicas en WORKI 360 eleva la propuesta de bienestar empresarial, fortaleciendo la marca empleadora, mejorando indicadores de salud, reduciendo el ausentismo, y aumentando la retención de talento. Este tipo de solución posiciona a la organización como líder en salud corporativa. 2. Valor tecnológico: WORKI 360 puede convertirse en el eje central de la interoperabilidad entre los distintos sistemas: salud ocupacional, comedor, cocina, RR.HH., mobile apps, etc. Al consolidar los datos en una sola plataforma con capacidades de trazabilidad, dashboards y alertas, se vuelve una herramienta indispensable para el control nutricional y médico en tiempo real. 3. Valor de innovación: La incorporación de IA, analítica predictiva y automatización de menús puede integrarse nativamente a la arquitectura de WORKI 360 o a través de alianzas con proveedores especializados. Esto permite ofrecer una solución vanguardista, escalable y con alto valor agregado, perfectamente alineada a la nueva era del trabajo centrado en la salud.